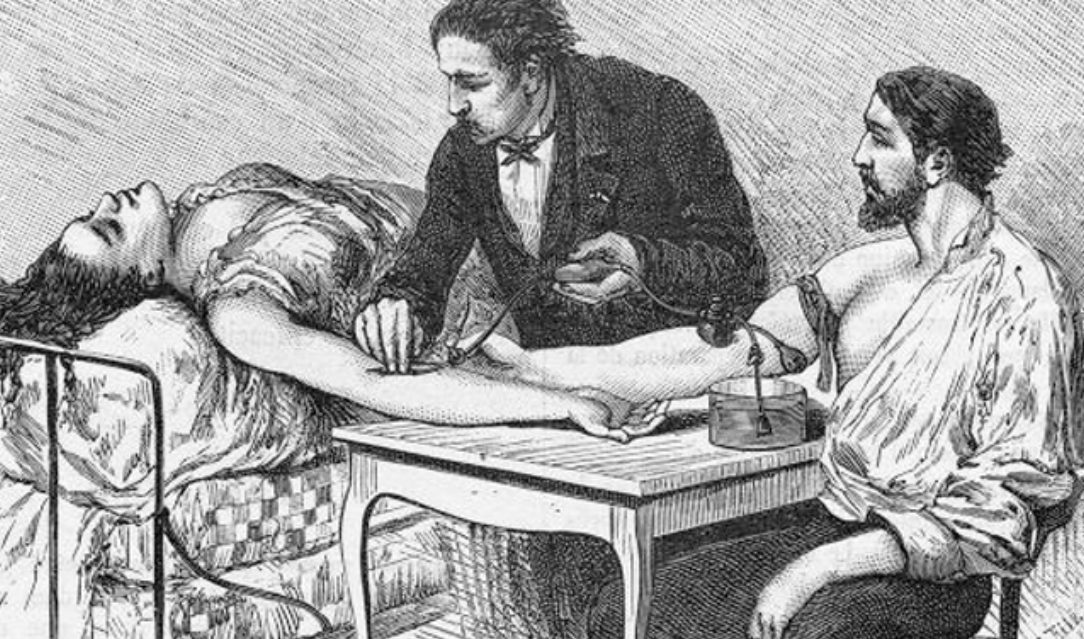
25 сентября 1818 года, Лондон. Женщина умирает от тяжелого послеродового кровотечения. Английский врач Джеймс Бланделл решается на отчаянный шаг – он берет кровь у донора (родственника пациентки) и переливает ее шприцем роженице.
Метод грубый, несовершенный, но пациентка выживает. Так начинается история клинического переливания крови от человека к человеку.
Сама идея переливания крови возникла аж на два столетия раньше. В XVII веке французские медики пытались вводить пациентам кровь животных. В одном из случаев – овцы. Попытки были обречены: ни о группах крови, ни об иммунных реакциях тогда не знали. Люди умирали, и процедуру запретили почти на 150 лет.
Бланделл экспериментировал осторожно. Его “техника” включала металлическую воронку и трубку, по которой кровь перетекала из вены донора в кровоток пациента. За 5 лет он провел 10 операций. Да, из них лишь половина оказалась успешной, но для того времени это была революция. Он же впервые озвучил идею: кровь должна быть человеческой и свежей.
От хаоса к науке: как медицина научилась спасать грамотно
Прорыв в гемотрансфузии (переливании крови) случился в 1900 году, когда австрийский и американский врач, химик, иммунолог и инфекционист Карл Ландштейнер открыл группы крови. Его работа объяснила, почему одни переливания спасают, а другие убивают. Позднее добавилась система Rh и тесты на совместимость. Началась эра точности.

Во время Первой мировой войны переливание крови стали применять массово. Но только после внедрения антикоагулянтов и охлаждения крови стало возможно ее хранение. Так появились первые банки крови. С XX века медицина перестала переливать “все сразу”. Пациенту стали давать именно то, что нужно: эритроциты – при анемии, тромбоциты – при онкологических заболеваниях, плазму – при ожогах и шоках.
Сегодня вся кровь проходит многоуровневую проверку. Доноров опрашивают, тестируют, кровь маркируют, хранят и выдают строго по показаниям. Каждый этап – под контролем. Риски минимальны, но не нулевые.
Кто не принимает чужую кровь
Однако, не все поддерживают идею спасения жизни с помощью переливания крови. Известный кейс – Свидетели Иеговы. Они ссылаются на библейские запреты и отказываются от крови даже под угрозой смерти. Однако все чаще соглашаются на альтернативы – компоненты, автотрансфузию (сбор собственной крови во время операции) и “бескровные” методы хирургии. Некоторые пациенты по другим причинам тоже отказываются – из-за страха, философии или предыдущих осложнений.
Трансфузиология в Беларуси
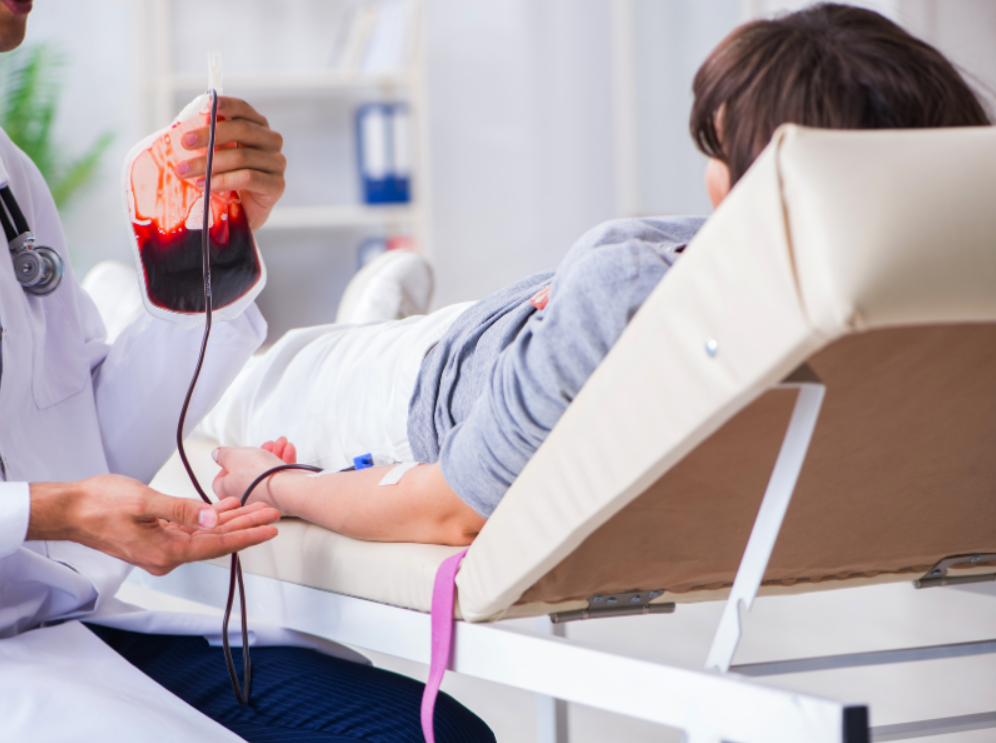
В Беларуси действует централизованная система переливания. Республиканский центр трансфузиологии управляет “единой базой крови” и курирует ее качество. Доноров отбирают, кровь проверяют, компоненты производят и отправляют по нуждающимся клиникам.
По данным за 2024 год, в стране было проведено около 350 тысяч донаций крови и ее компонентов. Донация очень важна хотя бы потому, что как бы ни развивалась технология, без донора кровь сама по себе не возникает. Пока ни одна лаборатория не научилась синтезировать эритроциты или тромбоциты в нужном объеме.
Переливание крови сегодня – это часть системы. Но если ее убрать, посыпется вся экстренная медицина. Операции, родовспоможение, онкология, травматология, пересадки – все это требует крови. Причем не абстрактной, а совместимой, проверенной, с нужными параметрами.
Бланделл в свое время рисковал, действуя почти вслепую и без его опытов будущее человечества было бы совсем другим. Честное слово, мы бы ему дали Нобелевскую премию. Ибо важна каждая капля.














